PH Q&A
監修:福本 義弘 先⽣ 久留⽶⼤学 医学部 内科学講座 ⼼臓・⾎管内科部⾨ 主任教授
肺高血圧症 PHについて
肺⾼⾎圧症(PH)の⾃覚症状は、体を動かしたときの息切れがもっとも特徴的で、PHに⾄らない肺⾎管障害の段階でもみられることがあります。このほか初期症状として、動悸やめまい、⽴ちくらみ、倦怠感(だるさ)、胸の痛みなども知られています。PHが進⾏すると、むくみ、せき、失神、チアノーゼ(体に⼗分な酸素が⾏き渡らず、⽪膚や粘膜が⻘紫⾊を帯びる状態)といった症状が現れるようになります。
肺高血圧症(PH)は、心臓の右側(右心室)から肺へ血液を送る血管(肺動脈)にかかる圧が高くなる状態を指します。心臓の左側(左心室)から全身へ血液を送る血管(動脈)の血圧が高まる、一般的な高血圧症とは異なります。
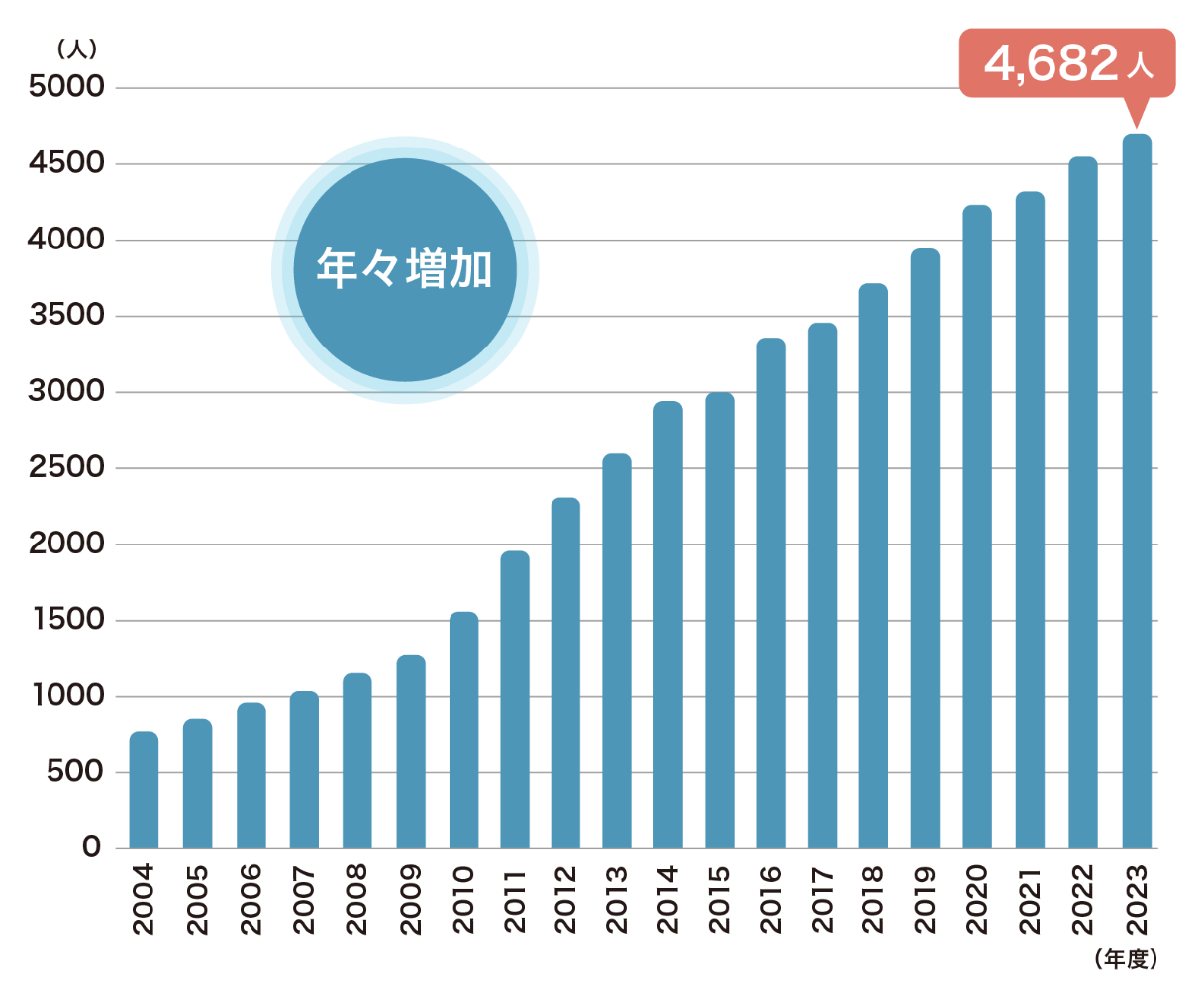
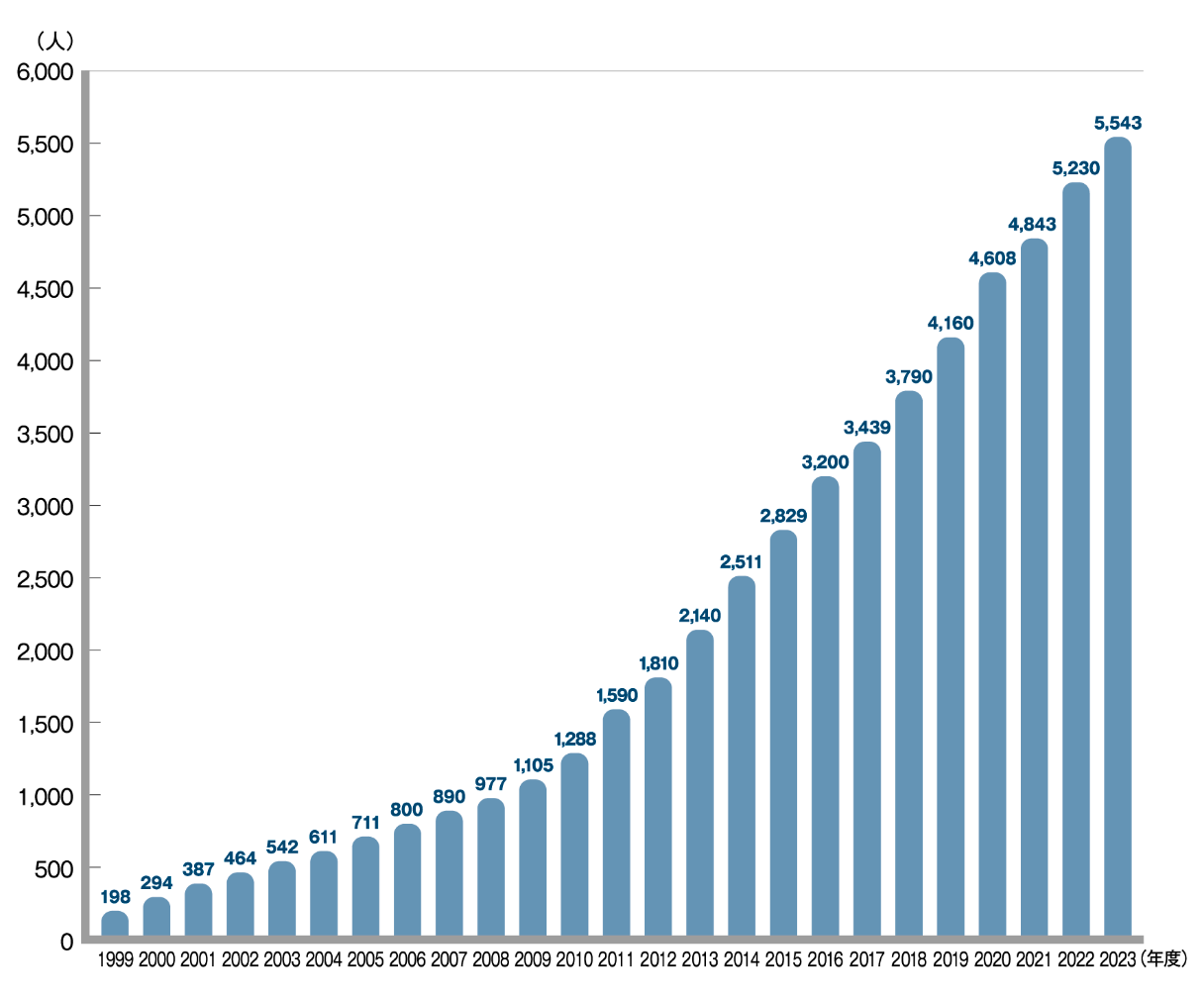
肺高血圧症(PH)のうち、肺動脈性肺高血圧症(PAH)と慢性血栓塞栓性肺高血圧症(CTEPH)は国の指定難病に認定されており、毎年、実態調査が行われています。それによると、PAHまたはCTEPHとして指定難病の認定を受けた患者さんの数※は年々増加し、2023年度の調査ではPAHは4,682人、CTEPHは5,543人と報告されています。
※2014年12⽉までは特定疾患治療研究事業に基づき特定疾患医療受給者証の交付を受けた患者さんの数、2015年1⽉からは難病医療費助
成制度に基づき特定医療費(指定難病)受給 者証(医療受給者証)の交付を受けた患者さんの数となります。
政府統計の総合窓⼝(e-Stat) (https://www.e-stat.go.jp/)より作成
⽬的・⽅法:衛⽣⾏政運営の基礎資料を得ることを⽬的に、各都道府県、指定都市及び中核市からの報告をもとに集計した。
「難治性呼吸器疾患・肺⾼⾎圧症に関する調査研究班」による調査では、2015〜2018年度に新規に肺動脈性肺⾼⾎圧症(PAH)と診断された患者さんの年齢は20歳代から80歳代まで広く分布し、特に70歳代、80歳代が多く認められています。また慢性⾎栓塞栓性肺⾼⾎圧症(CTEPH)も加齢とともに発症は増え、70歳代がピークになっています。
難病情報センターホームページ:肺動脈性肺高血圧症(指定難病86)(2025年8月閲覧)
肺⾼⾎圧症(PH)は原因や病態により、「肺動脈性肺⾼⾎圧症(PAH)」「左⼼疾患に伴う肺⾼⾎圧症」「慢性肺疾患や低酸素症に伴う肺⾼⾎圧症」「肺動脈の閉塞に伴う肺⾼⾎圧症」「原因不明の複合的要因による肺⾼⾎圧症」の⼤きく5つに分類されます。
〇肺動脈性肺⾼⾎圧症(PAH)
肺の細い⾎管が異常に狭くなり、⾎液が流れにくくなることで肺⾼⾎圧症(PH)が引き起こされます。PAHはさらに発症の原因によって①特発性PAH、②遺伝性PAH、③薬物と毒物に伴うPAH、④ほかの病気に関連するPAH、⑤肺静脈閉塞性疾患や肺⽑細⾎管腫症の特徴をもつPAH、⑥新⽣児遷延性肺⾼⾎圧症に分類され、①特発性PAHは、肺⾼⾎圧症(PH)の原因となる他の病気が認められないPAHです。②遺伝性PAHは特定の遺伝⼦変異が病気の発症に関与すること、③薬物と毒物に伴うPAHは⾷欲抑制薬などの特殊な薬物の服⽤が発症に関与すること、④ほかの病気に関連するPAHは、膠原病やHIV感染症などほかの病気に関連して発症すること、⑤肺静脈閉塞性疾患や肺⽑細⾎管腫症の特徴をもつPAHは肺静脈や肺の⽑細⾎管がつまったり狭くなることで発症することが知られています。⑥新⽣児遷延性肺⾼⾎圧症は新⽣児期に発症するPAHです。
〇左⼼疾患に伴う肺⾼⾎圧症(PH)
⼼臓の左側(左⼼)のはたらきが悪くなることで肺⾼⾎圧症(PH)が引き起こされます。原因となる病気には、左室の収縮機能障害や拡張機能障害、弁膜症などがあります。
〇慢性肺疾患や低酸素症による肺⾼⾎圧症(PH)
肺の病気や⾼地による低酸素⾎症が原因で肺⾼⾎圧症(PH)が引き起こされます。原因となる病気には、慢性閉塞性肺疾患(COPD)、間質性肺疾患、睡眠呼吸障害などがあります。
〇肺動脈の閉塞に伴う肺⾼⾎圧症(PH)
慢性⾎栓塞栓性肺⾼⾎圧症(CTEPH)と肺動脈の閉塞に伴う肺⾼⾎圧症(PH)に分類されます。
CTEPHは、⾎のかたまり(⾎栓)が肺の⾎管に詰まって⾎液が流れにくくなること(塞栓)で肺⾼⾎圧症(PH)が引き起こされます。⾎管内で溶けずに残った⾎栓が時間が経つにつれて固まり、肺の⾎管がつまったり狭くなったりすること、さらに肺⾎管の構造の変化(⾎管が硬くなる、広がりにくくなる)が、CTEPHになる原因として考えられています。
肺動脈の閉塞に伴う肺⾼⾎圧症(PH)は、腫瘍や炎症などにより肺動脈がつまったり狭くなったりすることで肺⾼⾎圧症(PH)が引き起こされます。
〇原因不明の複合的要因による肺⾼⾎圧症(PH)
複数の異なる要因が組み合わさって肺高血圧症(PH)が引き起こされます。慢性溶血性貧血や骨髄増殖性疾患などの血液の病気、サルコイドーシスなどの全身性の病気、糖原病などの代謝性疾患、腫瘍の関与が知られていますが、なぜこれらの病気がPHを引き起こすのかはわかっていません。
肺⾼⾎圧症(PH)は息切れや動悸などの症状が⼀般的ですので、まずはかかりつけの医療機関か循環器科、呼吸器科を受診すると良いでしょう。すでに膠原病内科やリウマチ科で膠原病を治療中の⽅は担当の医師に相談しましょう。ウェブサイト上でお住いの近くの医療機関を探すこともできます。
医療情報ネット(ナビイ):
https://www.iryou.teikyouseido.mhlw.go.jp/znk-web/juminkanja/S2300/initialize
肺動脈性肺高血圧症(PAH)のうち、血縁者内に1人以上のPAH患者さんがいるか、PAHとの関連が疑われる遺伝子変異もつPAHは遺伝性PAHと呼ばれ、現在までに10種類の遺伝子(ACVRL1、BMPR1B、BMPR2、CAV1、ENG、KCNK3、KDR、SMAD9、TBX4、TET2)が病気の発症に関与していることが知られています。
妊娠・出産は、肺⾼⾎圧症の病状を悪化させることがあるため、事前に主治医と相談してください。
肺⾼⾎圧症(PH)は⼀般的に予後が悪く、特に肺動脈性肺⾼⾎圧症(PAH)と慢性⾎栓塞栓性肺⾼⾎圧症(CTEPH)はともに予後不良の難病として知られてきました。しかし近年は特異的治療薬や外科治療、カテーテル治療などが開発され、治療成績が格段に改善しています。
例えば、特異的治療薬が存在しなかった1999年に報告された⽇本での特発性/遺伝性PAHの5年⽣存率(診断から5年後まで⽣存した患者さんの割合)は42.5%にすぎませんでしたが、最近の報告では5年⽣存率、10年⽣存率はそれぞれ85.8%、69.5%と報告されており、なかには診断から20年以上⽣きられる⽅もいらっしゃいます1,2)。CTEPHもバルーン肺動脈拡張術(BPA)が使⽤されるようになってから治療成績が向上し、最近では5年⽣存率が95.5%との報告もあるなど3)、⻑⽣きが可能になってきています。
1)松原広⼰. ⽇本内科学会雑誌. 2021; 110(9): 1951-1957.
2)Ogawa A et al. Am J Cardiol. 2017; 119: 1479–1484.
3)Inami T et al. Circulation. 2016; 134(24):2030-2032.
必ずしも体育の授業を受けられないということはありませんが、特に診断当初は軽度であっても、原則として⾒学または軽い運動のみの参加が望ましいとされています。その後は1〜2ヵ⽉間隔で体調を観察しながら、授業に参加できるかどうか、主治医や担任の先⽣、保健室の先⽣とも相談して決めましょう。症状の悪化や失神など、もしもの場合に備えて、緊急連絡先や対処⽅法などを分かりやすい位置に⽰しておくと良いでしょう。
検査について
症状や身体所見から肺高血圧症(PH)が疑われる場合、まずは心電図検査、胸部X線検査(レントゲン)、血液検査、肺機能検査、心エコー図検査、動脈血ガス分析などのスクリーニング検査を行い、PHの可能性が高い場合は肺換気-血流シンチグラム、心臓MRI検査、胸部CT検査などのより詳しい検査を行います。さまざまな検査結果を総合的に判断して確定診断を行いますが、右心カテーテル検査は確定診断に必須の検査です。また、これらの検査を通してPHの原因を探り、どのタイプのPHなのかを診断します(PHの分類については「PHとは:PHの分類」のページをご覧ください)。
PAHとCTEPHの検査の流れ、各検査の概要については、それぞれ「PAHの検査」、「CTEPHの検査」のページをご覧ください。
医療機関により異なりますが、確定診断に必要な右⼼カテーテル検査は、通常2〜3⽇の⼊院を必要とします。
病状に応じて他の検査も⼊院して⾏う場合があり、その場合は実施する検査により⼊院期間が決まります。
肺高血圧症(PH)では、確定診断後も重症度や治療の効果を確認するために定期的な検査が必要です。医療機関や病状によって異なりますが、治療薬の変更や追加があった場合に3〜6ヵ月ごと、病状が安定している場合は6ヵ月〜1年ごとが望ましいとされています。
日本循環器学会/日本肺高血圧・肺循環学会.
2025年改訂版肺血栓塞栓症・深部静脈血栓症および肺高血圧症に関するガイドライン
治療について
肺⾼⾎圧症(PH)のうち、肺動脈性肺⾼⾎圧症(PAH)と慢性⾎栓塞栓性肺⾼⾎圧症(CTEPH)の場合はPHそのものに対する治療を⾏います(その他のPHの場合は、原因となっている病気の治療を⾏います)。PAH患者さんでは薬物治療を⾏い、CTEPH患者さんでは薬物治療を⾏うほか、外科治療やカテーテル治療に加えて薬物治療を⾏うこともあります。
〇PAHの薬物治療に⽤いられるお薬の種類
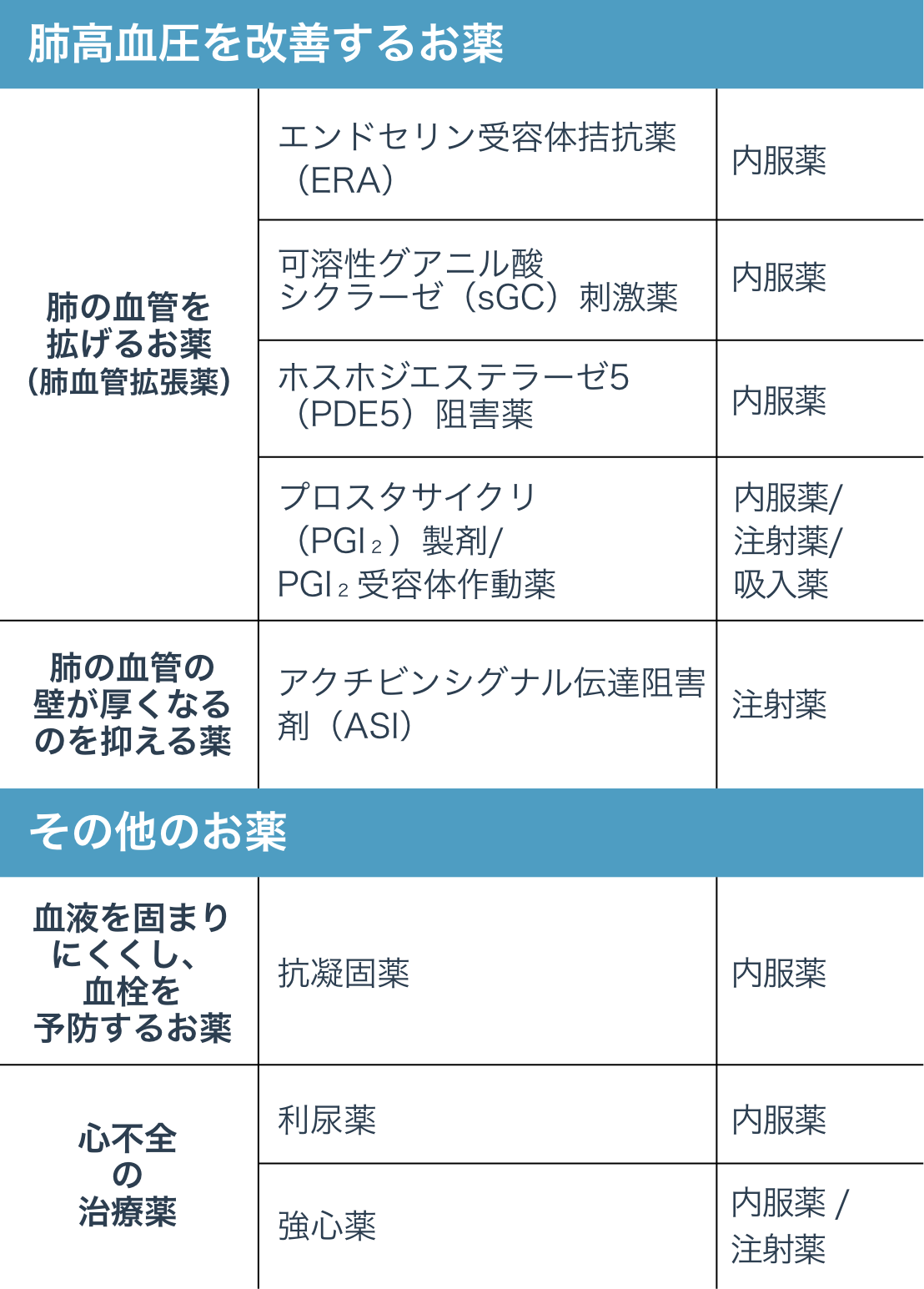
〇CTEPHの薬物治療に⽤いられるお薬の種類
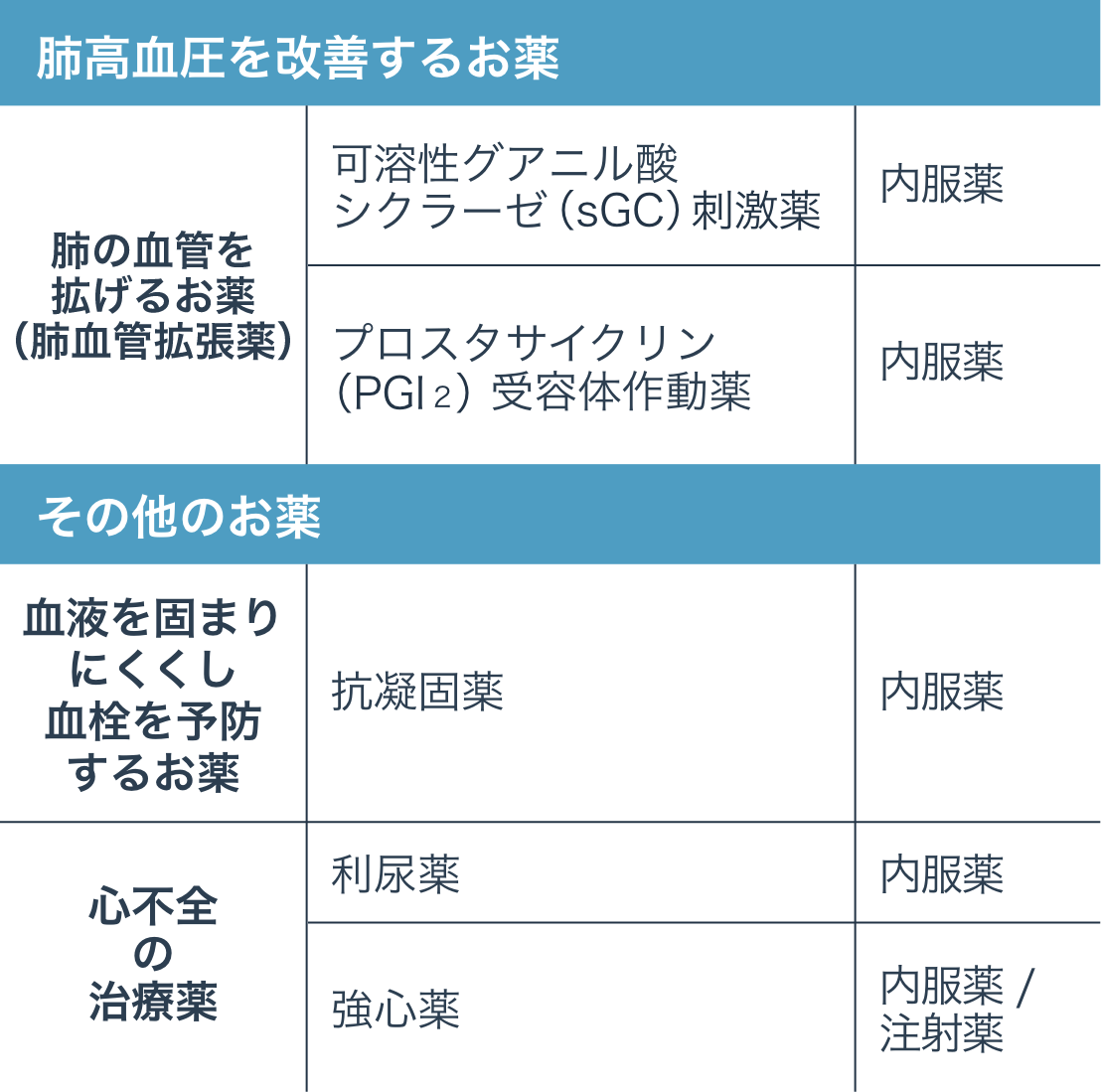
上記治療に加え、⾎液の酸素濃度が低い場合には⾃宅で酸素吸⼊を継続的に⾏う在宅酸素療法を⾏うことや、さまざまな治療を⾏っても病気が進⾏する場合には肺移植を検討することがあります。 PAHとCTEPHの詳しい治療内容については、それぞれ「PAHの治療」、「CTEPHの治療」のページをご覧ください。
通院頻度は患者さんの病状や治療の状況(新たに治療を始めたとき、治療を変更したとき、同じ治療を継続中、など)によって異なりますが、病状が安定している⽅でも⽉1回〜数ヵ⽉に1回程度は、経過観察のために検査を受けたり、治療効果を確認したりするために、定期的な通院が必要です。また体調悪化時の治療や、新たな治療法のために、⼀時的に⼊院して集中的に治療を⾏う場合もあります。
〇⼊院治療が必要になるケース
①病状が悪化したために集中的な治療が必要な場合
②新たな治療を⾏う場合
肺動脈性肺⾼⾎圧症(PAH)患者さんで持続静脈内投与療法を開始する場合:持続静脈内投与療法を在 宅治療で⾏うために、薬液の調整や管理、携帯型輸液ポンプの管理、カテーテル挿⼊部の管理、トラブ ルへの対処法などのトレーニングを⼊院治療で⾏う
慢性⾎栓塞栓性肺⾼⾎圧症(CTEPH)患者さんで外科治療やカテーテル治療を受ける場合 など
治療によって肺⾼⾎圧症(PH)が完全に治るわけではありませんが、近年は治療法が進歩し、病気の進⾏を遅らせることができるようになりました。どの治療法が⾃分に最も効果があるのかは、専⾨医との相談が必要です。病気が進んでしまうと、治療効果が乏しくなることがありますので、早めに専⾨医を受診し、⾃分に適した治療をみつけましょう。
肺動脈性肺⾼⾎圧症(PAH)は厚⽣労働省により「指定難病」「⼩児慢性特定疾病」に、慢性⾎栓塞栓性肺⾼⾎圧症(CTEPH)は「指定難病」に指定されており、対象となる患者さんは治療にかかる医療費の助成を受けることができます。詳しく「医療費助成制度と申請方法」のページをご確認ください。 このほか、肺⾼⾎圧症(PH)と診断され認定基準に該当する患者さんは、申請によって⾝体障害者⼿帳が交付され、医療費助成や税⾦の軽減を受けることができる可能性があります(⾝体障害者⼿帳によるサポート情報は「医療費助成制度と申請方法」のページをご確認ください)。
制度の適応は、病気の種類や障害の度合いによって異なりますので、まずは主治医に相談しましょう。また医療費助成の申請の⼿続きは、⾃治体によって異なります。医療費助成のより詳細な情報や相談・申請については、現在お住まいの都道府県・指定都市の相談窓⼝(保健所等)にお問い合わせください。
働き⽅や学校⽣活には注意が必要ですが、状態が安定していれば治療を続けながら仕事や学校に⾏くことが可能です。主治医や職場、学校の先⽣とよく相談しましょう。
もちろんです。
近年は、患者さんと医療従事者がお互いに情報共有をしながら、⼀緒に治療⽅針を決めていく『共有意思決定(シェアード・ディシジョン・メイキング:SDM)』という⼿法が取り⼊れられており、患者さんの希望に沿った最適な治療を考えていくことが重視されています。そのためには、主治医が情報を伝えるだけでなく、患者さん⾃⾝も⽣活習慣や考え⽅、治療の⽬標、症状の変化を共有することが⼤切です。
⼼配なことや困っていることがあれば、遠慮せずに質問し、前向きに治療を受けましょう。
肺⾼⾎圧症(PH)の治療薬として⽤いられる肺⾎管拡張薬および肺の⾎管の細胞が異常に増殖するのを抑えるお薬では、主な副作⽤として以下の症状が報告されています。
〇肺⾎管拡張薬
貧血、消化不良、吐き気、下痢、むくみ、肝機能障害(体のだるさや疲労感)、あご(顎下腺)の痛み、足の痛み、頭痛、めまい、鼻づまり、ほてり感、顔面の赤み、血圧低下
またそれほど頻度は⾼くないものの、⽬のかすみや視⼒の低下が起こる場合があります。
〇肺の⾎管の細胞が異常に増殖するのを抑えるお薬
頭痛、⿐出⾎、下痢、⽑細⾎管拡張症(⽪膚表⾯から⽑細⾎管が透けて⾒える状態で、肌に⾚みが出る)、注射部位疼痛(注射時の痛み、注射した部位の痛み)
これらの症状が現れた場合や異常を感じた場合にはすぐに主治医に相談してください。
お薬によって飲み忘れた場合の対応は異なるため、飲み忘れに気づいた際には必ず主治医や薬剤師に相談しましょう。⼀度に⼆回分を飲むのは危険ですので、絶対にしないでください。
注射薬を使⽤している⽅でスケジュール通りに投与ができない場合は医療機関に相談しましょう。
肺⾼⾎圧症(PH)の症状の軽減や進⾏を抑えるためには、作⽤が異なる複数のお薬を組み合わせて継続することが⼤切です。患者さんのそれぞれの症状に合わせた処⽅がされていますので、医師の指⽰どおりの回数・量を守って飲み続けましょう。けっして⾃分の判断でお薬の量を減らしたり、飲むのをやめたりせず、気になることがあれば主治医に相談しましょう。
肺⾼⾎圧症(PH)の患者さんは複数のお薬を服⽤している場合が多く、お薬の種類によっては⼀緒に⾷べてはいけないものがあります。具体的には以下の飲⾷物が知られていますが、⾃分の服⽤しているお薬が該当するのかどうかについては主治医や薬剤師に確認してください。
・ セント・ジョーンズ・ワート(ハーブの⼀種で、これを含むサプリメントなどの健康⾷品が販売されている)を含む⾷品
・グレープフルーツ(ジュースを含む)、ただしグレープフルーツ果汁や果実の⼊っていないグレープフルーツʻ⾵味ʼだけのものは⾷べても問題ありません
・ビタミンKを含む⾷品(納⾖、クロレラ⾷品、⻘汁)
⾃⼰判断でお薬の量を減らしたり、飲むのをやめたりすると病状が悪化する恐れがあります。頭痛など の副作⽤が強く出る場合でも、⾃分の判断でお薬の量や回数を減らしてはいけません。必ず主治医や薬 剤師と相談のうえで副作⽤を軽減する⽅法を考えましょう。
複数のお薬を服⽤している場合には、⼀度に服⽤する量を減らして1⽇のなかでの服⽤回数を増やしたり、服⽤する時間をずらしたりすることで頭痛が軽減することがありますが、⾃分の判断で服⽤⽅法を変えてはいけません。必ず主治医や薬剤師と相談し、頭痛を軽減する⽅法を考えましょう。
⽇本肺⾼⾎圧・肺循環学会のウェブサイトにて、肺⾼⾎圧症(PH)の診療を実施している施設を紹介しています。
下記のリンクより、お住いの近くの医療機関を探してみてください。
⽇本肺⾼⾎圧・肺循環学会のウェブサイト http://jpcphs.org/hospitalinfo/
⽇常⽣活について
患者さんが⽇常⽣活をより快適に過ごすためには、ご家族や⾝近な⽅からのサポートが⽋かせません。患者さんは、⾝体的・精神的に負担を感じることが多いため、⽣活のさまざまな場⾯で気を配っていただけると、とても助かります。
〇ご家族・⾝近な⽅からのサポート例
⾝体的な負担を減らすために
⽴ったりしゃがんだりする動作や家事(洗濯等)のサポート
動作を少なくできる家具を準備する(座布団や布団から椅⼦やベッドに変更、など)
⽇常⽣活や外出時、適切な休憩時間を確保する
ウェブサイトでの買い物やヘルパーさんを活⽤する
⼼臓や肺への負担を減らすために
空調器具を活⽤し、家の中の温度差を減らす
塩分を控えた⾷事にする
禁煙する
むやみに病気をおそれないために
診察の際は患者さんと⼀緒に医師の説明を聞く
わからないことや不安なことがあれば医師に直接質問する(⼀緒に診察に⾏けないときはメモにして先⽣に渡す、など)
家族が感じた体調の変化などがあれば医師に伝える
ご家族や⾝近な⽅からのサポートがあると、患者さんは負担が軽減され、より快適に⽇常⽣活を送ることができますので、ご理解とご協⼒をよろしくお願いいたします。
肺⾼⾎圧症(PH)は、患者さんの体⼒や⽇常⽣活に影響を及ぼすため、⽇常⽣活や業務でサポートが必要になることがあります。家庭や職場で病気の理解とサポートが得られるよう、①どのような病気でどのような症状があるか、②⽇常⽣活や⽇常業務にどのような影響があるのか、③どのようなサポートが必要か、などを説明すると良いでしょう。
〇説明するポイント
①病気について
難治性の病気であること〔肺動脈性肺⾼⾎圧症(PAH)または慢性⾎栓塞栓性肺⾼⾎圧症(CTEPH)の場合は「指定難病」であること〕
継続的な治療や定期的な検査が必要であること
今のご⾃⾝の症状(例えば、体を動かすときに息苦しく感じる、疲れやすい、胸の痛みがある、など)
②想定される⽇常⽣活や⽇常業務への影響について
軽い運動や散歩、⽇常的な活動でも息切れや疲労を感じることがある
階段を上るときや重い荷物を持ったときに途中で休憩が必要になる
短い距離の歩⾏でも途中で休憩が必要になる、など
③相談したいサポート内容
家庭の場合:⽴ったりしゃがんだりの作業を伴う家事(洗濯や掃除など)のサポート、動作を少なくできる家具の準備(布団からベッドに変更、など)、⾷事内容(バランスの良い⾷事、減塩)、禁煙、など 職場の場合:通勤⽅法(時差出勤など)、勤務形態(勤務時間や在宅勤務、残業の制限など)、休暇等(通院による遅出、早退、休暇の頻度など)、環境⾯の配慮(フロアや座席の希望など)、など
※PAHではご家族や職場の理解を助ける「ご家族向け情報共有シート」「職場向け情報共有シート」をそれぞれご⽤意しておりますので、病気の説明をする際にぜひご活⽤ください
冬はシャワーでお湯を出して浴室を暖めてから⼊浴すると良いでしょう。
浴槽につかる場合は、お湯の温度が熱いと、⼼臓に負担がかかるので、41度以下で10分程度にしましょう。
持続静脈内投与療法を受けている⽅では、携帯⽤のポンプがお湯にかからないようにする、カテーテルの挿⼊部を湯船の湯につけない、といった⼯夫も必要です。
事前に旅⾏の計画を主治医と相談し、旅⾏中に注意すべきことや航空機による移動についてなどの特別な指⽰がないか確認しておきましょう。
過密なスケジュールは避け、適度な休憩を取りながら楽しめるようにスケジュールを⽴てましょう。旅⾏中の薬は予備も含めて準備し、通院中の病院の連絡先や主治医を記載したメモ、お薬⼿帳を携帯しておくと安⼼です。
災害や何かのトラブルで帰宅が予定より遅くなる場合を考え、内服薬や薬液・注射器など投与に必要な物品、消毒材料のほか、お薬⼿帳も持参するようにしましょう。緊急時の医療機関の連絡先を⽰した緊急連絡カードと難病⼿帳も携帯しておくと安⼼です。
⼼臓に負担がかからないように減塩を⼼がけましょう。
調味料は減塩タイプのものを使う、しょうゆやドレッシングは料理に直接かけずに⼩⽫にとって使うなどの⼯夫や減塩レシピなども上⼿に活⽤しましょう。
ペットを飼えなくはありません。しかしペットを飼うということは、経済的負担も含めそのペットの寿命まで飼育する覚悟、そして毎⽇世話をする体⼒と時間が必要です。また万が⼀飼えなくなった場合に、代わりに飼ってくれる⼈を⾒つけておくことも重要です。
肺⾼⾎圧症(PH)という理由で現在飼っているペットを⼿放す必要はありませんが、新たにペットを飼いたいと考えている⽅は、⾃分の体調や家族のサポート体制、飼育環境などから、本当に飼えるかどうか⼗分に検討してください。
肺⾼⾎圧症(PH)の患者さんでは、次のような⽇常⽣活の動作において息切れが起こることがあります。
階段の上り下り
⽴ったり座ったりの動作:トイレや椅⼦、ベッドから⽴ち上がる、または座る
お腹を圧迫する動作:靴下やズボンをはく
息を⽌める・こらえる動作:顔を洗う、排便、ものを持ち上げる
腕を上げる動作:上着の着脱、髪を洗う、洗濯物を⼲す
前かがみになる動作:掃除機をかける、ふき掃除・⾵呂掃除をする
これらの動作による息切れの多くは、環境や動作⽅法を⼯夫することで避けることができます。⽇常⽣活でできる具体的な⼯夫の例を以下に挙げますので参考にしてください。
深くゆっくりとした呼吸⽅法をこころがける
ゆっくりと動作を⾏い、休憩をこまめに⼊れる
いくつかの動作を連続して⾏う場合は、動作をひとつ終えるごとに休憩を⼊れる
ものを運ぶとき:台⾞や押し⾞、サイドキャリーなどを利⽤する
⼊浴時:体や髪を洗う際は⾼めの椅⼦に座って⾏う、洗⾯器よりもシャワーを使う
洗濯物を⼲すとき:物⼲し竿を肩〜腰の低い位置に変更する、洗濯かごは⾼めの台に置いて作業する
掃除をするとき:掃除機は重い掃除機よりスティック型やフローリングワイパーを使う
猫背がある⽅は歩⾏器や押し⾞を使⽤する
薬をきちんと飲んでいるにも関わらず、排尿量や排尿回数が減る場合は、⼼臓の状態が悪化している可能性があるため、すぐに主治医に相談しましょう。またこのような変化に気づくために、普段からおおよその1回の排尿量や1⽇の排尿回数をチェックし、変化がないか確認するようにしましょう。
肺⾼⾎圧症(PH)の治療に使われるお薬のなかには、副作⽤により⽬のかすみや視⼒の低下などの視覚障害、めまい、意識障害などが起こることがあります。⾃転⾞や⾞の運転のほか、⾼所での作業など危険を伴う機械の操作には⼗分注意してください。
排便時のいきみは⼼臓への負担を増やすため、便が出やすい姿勢を⼼がけ、少なくとも1、2⽇に1度は排便があるように便通を整えるようにしましょう。
〇便が出やすい姿勢
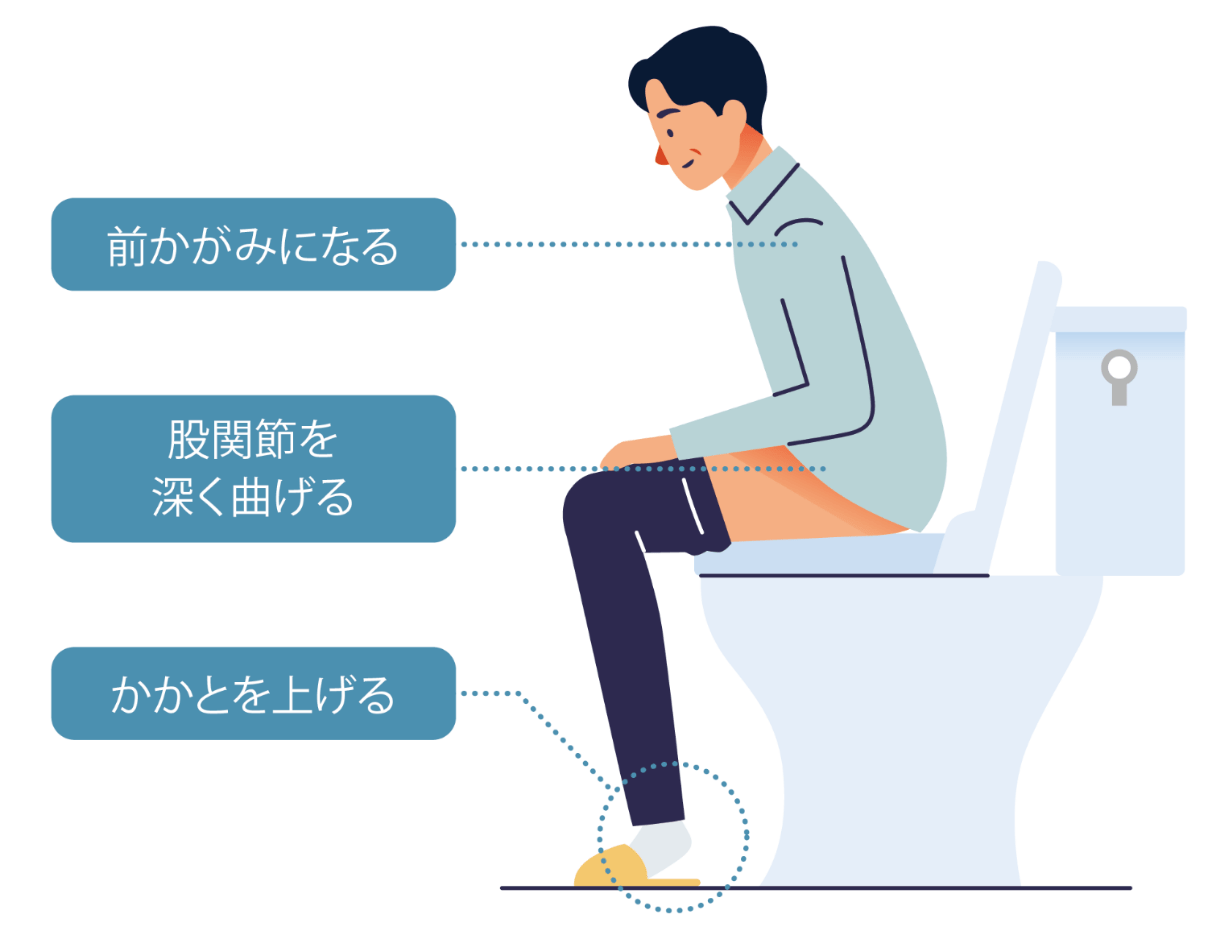
また寒暖差による⼼臓への負担を減らすために、冬は室内や便座をあらかじめ暖めておく、温⽔を使うなどすると良いでしょう。
上半⾝を⾼くして寝ることで呼吸が楽になります。ベッドを上げて上半⾝を傾けたり、枕やクッションを使って頭を⾼く保つようにしましょう。
⾶⾏機に乗る場合は、必ず事前に主治医に相談しましょう。機内の酸素濃度は地上の70〜80%程度と低く、⼼臓への負担が⼤きいため、搭乗中の酸素投与が必要になる場合もあります。また酸素ボンベ等の医療機器の機内への持ち込みや使⽤にはさまざまな規定があるため、早めに航空会社に問い合わせて必要な書類などを確認するようにしましょう。
飲酒により⾎圧の変動や⼼臓への負担が増す可能性があります。主治医の指⽰に従いましょう。
喫煙は肺⾼⾎圧症(PH)の病状を悪化させるため禁煙しましょう。必要があれば、禁煙外来を受診しましょう。またご家族や周囲の⼈の喫煙であっても影響を受けるため、周囲の⼈にも禁煙をすすめましょう。
階段の上り下りと同様に、⽴ったり座ったりの動作が息切れなどの症状につながります。座布団や布団を使⽤している⽅は、椅⼦やベッドに変えることで負担を減らすことができます。
家の中の温度差が激しいと肺や⼼臓に負担がかかるため、できるだけ均⼀にしておきましょう。廊下や脱⾐所、トイレなどが寒い場合は⼩型の暖房器具を上⼿に利⽤しましょう。
過度な運動は避け、普段から無理な動きをしないように気を付けましょう。
軽い運動は、主治医の許可があれば可能ですが、無理は絶対に禁物です。どのような運動をしたら良いか、主治医と相談して決めてください。
体を動かしたり運動したりするのは不安かもしれませんが、⽇常⽣活の動作を必要以上に制限すると、筋⾁量が減少し、体の機能が衰えます。⼼臓のポンプ作⽤が弱まり、⾎液の循環が悪くなるので、症状の悪化にもつながります。体の機能を維持するためには適度に運動し、ふつうに⽣活して体を動かすことが⼤切です。主治医に相談し、指⽰された運動の強さを守りながら、無理のない範囲で動くようにしましょう。理学療法⼠に相談し、家庭でできる運動を教えてもらうのも良いでしょう。
インフルエンザや肺炎、⾵邪などの呼吸器の病気は肺動脈性肺⾼⾎圧症(PAH)を悪化させることがあります。インフルエンザワクチン、新型コロナワクチン、肺炎球菌ワクチンなどのワクチンで予防したり、インフルエンザや⾵邪などが流⾏している時期は、⼿洗いやマスクの着⽤を徹底しましょう。
公的⽀援について
⾝体障害者⼿帳は、⾝体の機能に⼀定以上の障害があると認められた⽅に交付される⼿帳です。肺⾼⾎圧症(PH)と診断され認定基準に該当する患者さんは、申請によって⾝体障害者⼿帳が交付され、⽣活に必要なサポートを受けられる可能性があります。
〇サポートの例
医療費負担の軽減
税⾦の軽減
企業・団体等の障害者枠での就労⽀援
バリアフリー等のリフォームにかかる費⽤の助成
補装具(⾞いすなど)の助成
公共交通機関の割引
受けられるサポートは⾃治体によって異なりますので、お住いの市町村の担当窓⼝にお問い合わせください。
「指定難病」とは、厚⽣労働省が定める、原因不明で治療法が確⽴しておらず、⻑期に渡り療養が必要な疾病です。
肺⾼⾎圧症(PH)のうち、肺動脈性肺⾼⾎圧症(PAH)および慢性⾎栓塞栓性肺⾼⾎圧症(CTEPH)が指定難病とされており、成⼈の患者さんは⼀定の基準を満たす場合に「難病医療費助成制度」の対象となります。
難病医療費助成制度を利⽤すると、PAHまたはCTEPHの治療で指定医療機関※を受診したときに窓⼝での負担が原則2割(後期⾼齢者は1割)となり、⾃⼰負担上限額を超える分は⽀払いが不要になります。
※都道府県・指定都市から指定を受けた病院・診療所、薬局、訪問看護ステーションなど
医療費の助成を受けるためには、医療受給者証の申請が必要です。⾃⼰負担上限額や申請⽅法の概要については「医療費助成制度と申請方法」のページをご確認ください。
また、最新の情報については「難病情報センター」のホームページをご確認ください(外部サイトに遷移します)。
「⼩児慢性特定疾病医療費助成制度」とは、⼩児慢性特定疾病にかかっている児童等について、患児家庭の医療費の負担軽減を図るため、その医療費の⼀部を助成する制度です。⼩児(18歳未満)※1の肺⾼⾎圧症(PH)は⼩児慢性特定疾病医療費助成制度の対象となり、⼀定の基準を満たす場合に助成を受けることができ、肺⾼⾎圧症(PH)の治療で指定医療機関※2を受診したときに窓⼝での負担が原則2割となり、⾃⼰負担上限額を超える分は⽀払いが不要になります。
※1:18歳到達時点で対象になっており、かつ、18歳到達後も引き続き治療が必要と認められる場合には、20歳未満の者も対象とします
※2:都道府県・指定都市から指定を受けた病院・診療所、薬局、訪問看護ステーションなど
医療費の助成を受けるためには、医療受給者証の申請が必要です。⾃⼰負担上限額や申請⽅法の概要については「医療費助成制度と申請方法」のページをご確認ください。
また、最新の情報については「⼩児慢性特定疾病情報センター」のホームページをご確認ください(外部サイトに遷移します)。
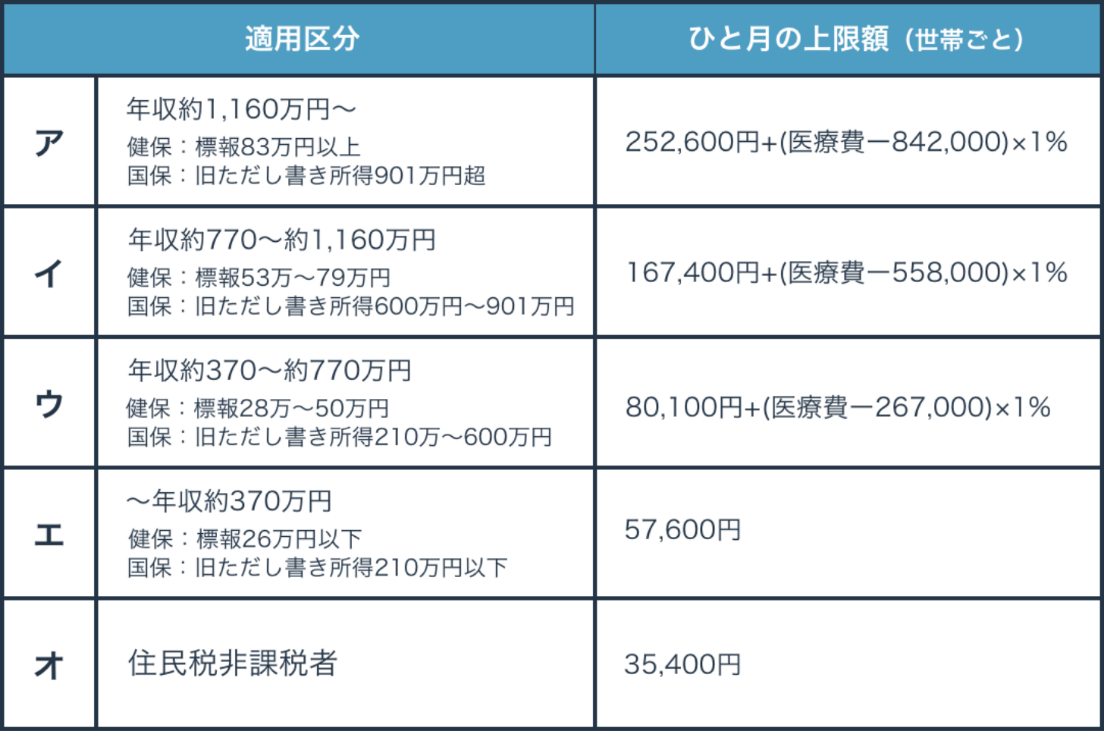
〇⾼額療養費制度とは
⾼額療養費制度とは、1ヵ⽉間(同じ⽉内)に医療機関や薬局の窓⼝で⽀払った医療費※が上限額を超えた場合に、その超えた⾦額を⽀給する制度です。
※1 ⼊院時の⾷費負担や差額ベッド代等は含みません。
上限額は年齢や所得によって異なります。
69歳以下の⽅の上限額
70歳以上の⽅の上限額

注) 1つの医療機関等での⾃⼰負担(院外処⽅代を含みます。)では上限額を超えないときでも、同じ⽉の別の医療機関等での⾃⼰負担(69歳以下の場合は2万1千円以上であることが必要です。)を合算することができます。この合算額が上限額を超えれば、⾼額療養費の⽀給対象となります。
厚⽣労働省保険局:⾼額療養費制度を利⽤される皆さまへ(平成30年8⽉診療分から)
https://www.mhlw.go.jp/content/000333279.pdf(2025年8⽉閲覧)
〇負担をさらに軽減する仕組み
世帯内で同じ医療保険に加⼊している⼈が同じ⽉に受診した場合や(世帯合算)、同じ⽉に複数の医療機関を受診した場合は(多数回該当)、⾃⼰負担を合算することでさらに負担を軽減できる可能性があります。
・世帯合算
1回の受診で上限額を超えない場合でも、複数の受診や、世帯内で同じ医療保険に加⼊している⽅の受診について、窓⼝でそれぞれお⽀払いいただいた⾃⼰負担額を1ヵ⽉単位で合算することができます※2。その合算額が⼀定額を超えたときは、超えた分が⾼額療養費として⽀給されます。
※2 ただし、69歳以下の⽅の受診については、2万1千円以上の⾃⼰負担額のみ合算されます。
・多数回該当
過去12ヵ⽉以内に3回以上、上限額に達した場合は、4回⽬から「多数回」該当となり上限額が下がります。
〇⼿続きの⽅法
・窓⼝で医療費を⽀払った後に上限額を超える分の払い戻しを受ける場合
ご⾃⾝が加⼊している公的医療保険(健康保険組合・協会けんぽの都道府県⽀部・市町村国保・後期⾼齢者医療制度・共済組合など)に、⾼額療養費の⽀給申請書を提出または郵送することで⽀給が受けられます。病院などの領収書の添付を求められる場合もあるので保管しておきましょう。
ご加⼊の医療保険によっては、⾃動的に⾼額療養費を⼝座に振り込んでくれる場合もあります。この場合は申請が不要となります。
・限度額適⽤認定証を利⽤する場合
医療費が⾼額になることが⾒込まれる場合は、「限度額適⽤認定証」を医療機関の窓⼝で提⽰することで、医療機関等の窓⼝で⽀払う1ヵ⽉の医療費の負担が上限額までとなります。限度額適⽤認定証の申請についてはご加⼊の医療保険にお問合せください。
・マイナ保険証(マイナンバーカード)を利⽤する場合
医療機関等の窓⼝でマイナ保険証(健康保険証利⽤登録を⾏ったマイナンバーカード)を提⽰することで、医療機関等の窓⼝で⽀払う1ヵ⽉の医療費の負担が上限額までとなります。
就労系障害福祉サービスには、「就労移⾏⽀援」、「就労継続⽀援」、「就労定着⽀援」があります。サービスを利⽤するには、お住いの市区町村の障害福祉窓⼝にお問い合わせください。
〇就労系障害福祉サービスの概要
就労移行支援
一般企業への就労を希望し、就労が可能と見込まれる方が、就労に必要な訓練、求職活動に関する支援、その適性に応じた職場の開拓、就職後における職場への定着のために必要な支援を受けることができます。
就労継続支援A型(雇用型)
一般企業に雇用されることが困難で、雇用契約に基づく就労が可能である方が、雇用契約に基づいて働きながら、就労に必要な知識・能力の向上のために必要な訓練、その他の必要な支援などを受けることができます。
就労継続支援B型(非雇用型)
一般企業に雇用されることが困難で、雇用契約に基づく就労が困難である方が、就労の機会の提供および就労に必要な知識及び能力の向上のために必要な訓練、その他の必要な支援などを受けることができます。
就労定着支援
福祉サービスを利用して一般企業に雇用され6ヵ月を経過した方が、就労を継続できるように、就労に伴って生じる日常生活または社会生活上の問題に関する相談や、指導及び助言、その他の必要な支援を受けることができます。
厚⽣労働省:障害者総合⽀援法における就労系障害福祉サービス
(https://www.mhlw.go.jp/content/11704000/000845940.pdf)より作成(2025年8⽉閲覧)
お住まいの区市町村教育委員会(就学相談係)に、病状や学校で必要となる配慮(体育参加、教室移動など)について相談することができます。
⼊学後、運動については主治医が作成する学校⽣活指導管理表に基づいて、学校と対応を検討することができますが、服薬⽅法、在宅酸素、空調管理、親の付き添い、介助者・補助員、緊急時対応などについては個別の調整が必要となります。必要時、教員、同級⽣およびその保護者に対して、だれに、いつ、どこまで、どのように病気のことを伝えるかも検討しましょう。
その他
肺⾼⾎圧症(PH)の「患者会」では、他の患者さんとの交流や勉強会への参加ができます
患者会
ホームページ/問い合わせ先
肺⾼⾎圧症患者会よつ葉の会
080-1362-6770
yotsubanokai.gunma.m@gmail.com
NPO法人 肺高血圧症研究会
https://www.aphj.org/index.html
03-3205-9031
gioiamia7@gmail.com

監修:福本 義弘 先⽣
久留⽶⼤学 医学部 内科学講座 ⼼臓・⾎管内科部⾨ 主任教授
医学博士。九州大学医学部卒業後、循環器内科を専門に研究と臨床に従事。九州大学、ハーバード大学での経験を経て、東北大学で本格的に肺高血圧診療に携わる。現在は久留米大学で心臓・血管内科の主任教授として、肺高血圧診療を含めた循環器診療を行っている。また、久留米大学循環器病研究所の所長も兼任。日本循環器学会認定循環器専門医として、患者の健康を守るための診療と啓発活動に注力している。